DESCARGAR
VERSIÓN EXTENSA
DESCARGAR
ANEXOS
DESCARGAR
VERSIÓN CORTA
DESCARGAR RECOMENDACIONES Y FLUJOGRAMAS
vacio
vacio
Ámbito
- Esta guía debe ser usada en todos los establecimientos del seguro social del Perú (EsSalud), según lo correspondiente a su nivel de atención.
Población y alcance
- Población: pacientes con sospecha o diagnóstico de angina estable.
- Alcance: manejo del paciente con angina estable.
Autores
Expertos clínicos:
- llatopa Cerna Violeta
- Espinoza Rivas,Gladys Martha
- Reyes Torres, Andrés Alejandro
- Cuevas De La Cruz, Cecilia Aurora
- Gálvez Caballero, David Germán
- Rodríguez Urteaga, Zoila Ivonne
- Van Dyck Arbulú, Hector Edward
Metodólogos:
- Carrera Acosta, Lourdes del Rocío
Coordinadores:
- Timaná Ruiz, Raúl Alonso
Metodología
Resumen de la metodología:
- Conformación del GEG: La Dirección de Guías de Práctica Clínica, Farmacovigilancia y Tecnovigilancia, del Instituto de Evaluación de Tecnologías en Salud e Investigación (IETSI) del Seguro Social del Perú (EsSalud), conformó un grupo elaborador de la guía (GEG), que incluyó médicos especialistas y metodólogos.
- Planteamiento de preguntas clínicas: En concordancia con los objetivos y alcances de esta GPC, se formularon las preguntas clínicas.
- Búsqueda de la evidencia para cada pregunta: Para cada pregunta clínica, se realizaron búsquedas de revisiones sistemáticas (publicadas como artículos científicos o guías de práctica clínica). De no encontrar revisiones de calidad, se buscaron estudios primarios, cuyo riesgo de sesgo fue evaluado usando herramientas estandarizadas.
- Evaluación de la certeza de la evidencia: Para graduar la certeza de la evidencia, se siguió la metodología Grading of Recommendations Assessment, Development, and Evaluation (GRADE), y se usaron tablas de Summary of Findings (SoF).
- Formulación de las recomendaciones: El GEG revisó la evidencia recolectada para cada una de las preguntas clínicas en reuniones periódicas, en las que formuló las recomendaciones usando la metodología GRADE, otorgándole una fuerza a cada una. Para ello, se tuvo en consideración los beneficios y daños de las opciones, valores y preferencias de los pacientes, aceptabilidad, factibilidad, equidad y uso de recursos. Estos criterios fueron presentados y discutidos, tomando una decisión por consenso o mayoría simple. Asimismo, el GEG emitió puntos de buenas prácticas clínicas (BPC) sin una evaluación formal de la evidencia, y mayormente en base a su experiencia clínica.
- Revisión externa: La presente GPC fue revisada en reuniones con profesionales representantes de otras instituciones, tomadores de decisiones, y expertos externos.
Flujogramas que resumen el contenido de la GPC
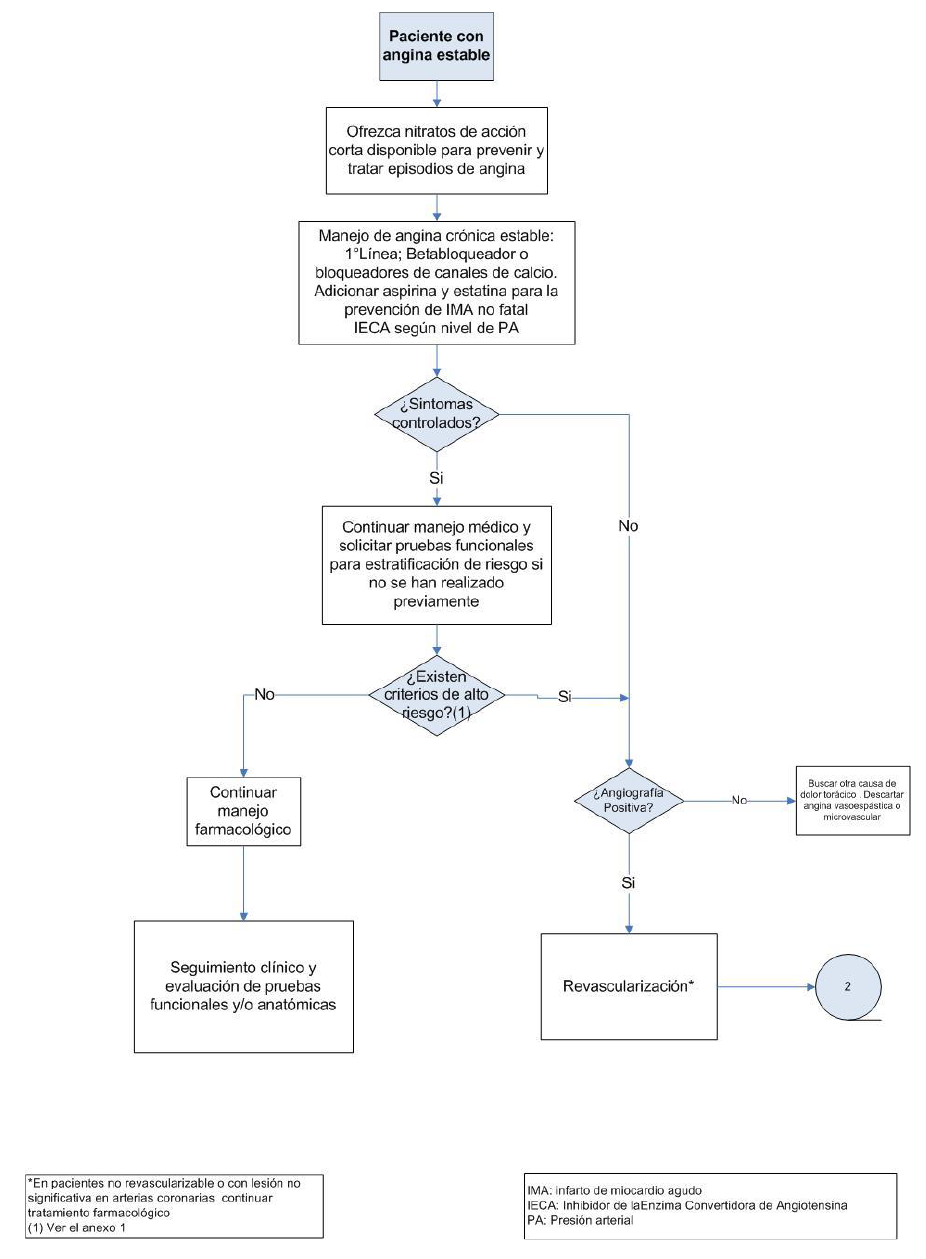
Flujograma 1. Manejo de la angina estable
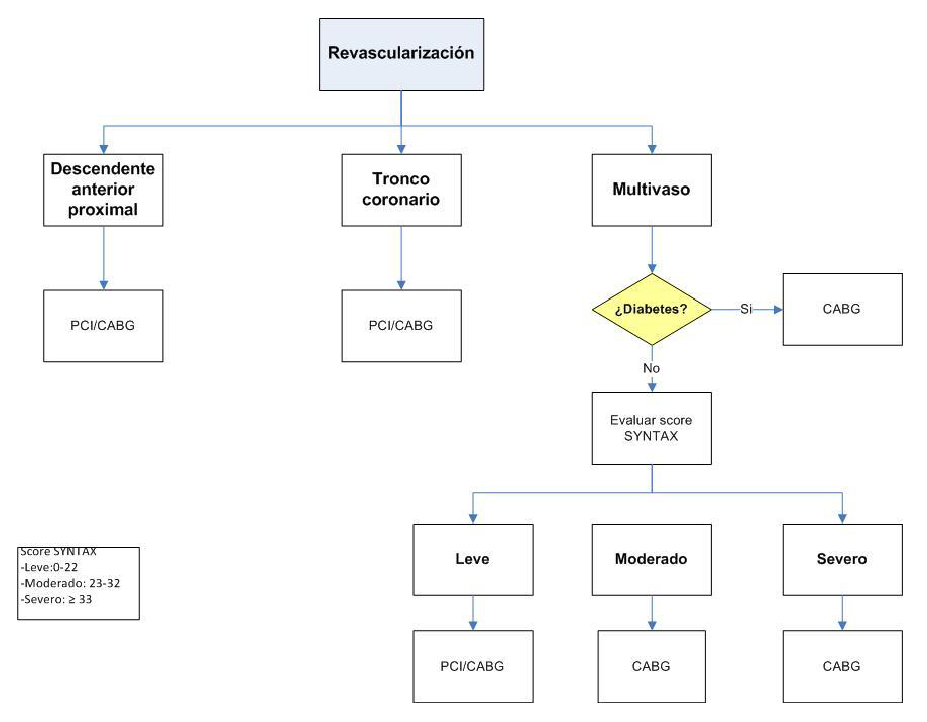
Flujograma 2. Revascularización
vacio
vacio
1. Educación e información de los pacientes
Descargar PDF con el desarrollo de la pregunta.
BPC 1:
Aconseje al paciente sobre la necesidad de cambios en el estilo de vida (por ejemplo, ejercicio, dejar de fumar y control del peso) y apoyo psicológico, y ofrezca intervención de ser necesario.
BPC 2:
Explique claramente la angina estable al paciente, incluyendo factores que la provoquen (por ejemplo, ejercicio, estrés emocional, exposición al frío, una comida pesada), la evolución a largo plazo y el manejo. Cuando sea relevante, involucre a la familia o al cuidador del paciente en la discusión.
BPC 3:
Explore y aborde temas de acuerdo con las necesidades del paciente que pueden incluir:
a. Habilidades de regular sus actividades y colocarse metas.
b. Preocupaciones sobre el impacto del estrés, ansiedad o depresión sobre la angina.
c. Aconseje acerca del ejercicio físico incluyendo la actividad sexual.
BPC 4:
Discuta las ideas, preocupaciones y expectativas del paciente y de ser apropiado, de su familia y cuidador, acerca de su condición, pronóstico y tratamiento. Explore y aborde cualquier malinterpretación sobre angina estable y sus implicaciones para la actividad diaria, el riesgo de infarto y la expectativa de vida
BPC 5:
Aliente al paciente a preguntar sobre su angina y su tratamiento. Dele oportunidad para expresar sus miedos y preocupaciones.
BPC 6:
Discuta con el paciente el propósito de su tratamiento, y cualquier riesgo y beneficio asociado a este.
BPC 7:
Explique al paciente que el objetivo del tratamiento antianginoso es prevenir episodios de angina, y que el objetivo del tratamiento de prevención secundaria es prevenir eventos como infarto o accidente cerebro vascular.
BPC 8:
Los pacientes son diferentes en cuanto al tipo y cantidad de información que necesitan y desean. Por eso, la provisión de información debe individualizarse y puede incluir, pero no limitarse a:
- Qué es la medicina.
- Cómo afectará la medicina a su condición (es decir, sus beneficios).
- Los efectos adversos probables o significativos, y qué hacer si creen que están experimentando alguno.
- Cómo usar la medicina.
- Qué hacer si olvidan una dosis.
- Si requerirán más cursos de tratamiento luego de la primera prescripción.
- Cómo pedir más medicinas.
BPC 9:
Explique al paciente que debe acudir a emergencia si tiene un empeoramiento súbito en la frecuencia o severidad de su angina.
2. Cápsulas de aceite de pescado
Descargar PDF con el desarrollo de la pregunta.
Recomendación 1:
En pacientes con angina estable no sugerimos prescribir cápsulas de aceite de pescado para disminuir el número de episodios de angina por semana. (Recomendación condicional a en contra, certeza baja de la evidencia)
3. Medicamentos de acción cortaMedicamentos de acción corta
Descargar PDF con el desarrollo de la pregunta.
Recomendación 1:
En pacientes con angina estable previo a realizar algún esfuerzo físico sugerimos administrar nitratos de acción corta disponibles, para incrementar el tiempo libre de síntomas. (Recomendación condicional a favor, certeza baja de la evidencia)
BPC 1:
Ofrecer nitratos de acción corta disponibles para aliviar los síntomas agudos desencadenados por el esfuerzo.
BPC 2:
Aconseje al paciente:
- Reposo físico ante un episodio de dolor anginoso, sino calma el dolor con el reposo, administrar nitrato.
- Sentarse antes de usar un nitrato de acción corta vía sub-lingual.
- Repetir la dosis luego de 5 minutos si el dolor no cede.
- Acudir a emergencia si el dolor persiste luego de 5 minutos de tomar la segunda dosis.
- Acudir a cita con cardiología, si nota que los episodios de dolor precordial se presentan a menor esfuerzo o en reposo.
- Cómo administrar el nitrato de acción corta.
- Los efectos secundarios como el rubor (flushing), cefalea y mareos.
- Sentarse o encontrar algo a qué aferrarse cuando sienta mareos.
BPC 3:
Discuta cómo los efectos secundarios del tratamiento pueden afectar las actividades diarias del paciente y explique por qué es importante que tome el tratamiento regularmente.
BPC 4:
No excluya del tratamiento a un paciente con angina estable basado sólo en su edad.
BPC 5:
El enfoque de manejo de angina estable no debe ser diferente, en hombres o mujeres o en diferentes grupos étnicos.
4. Medicamentos antianginosos estándares
Descargar PDF con el desarrollo de la pregunta.
Recomendación 1:
En pacientes adultos con angina estable, se recomienda usar un betabloqueador o un bloqueador de canales de calcio para disminuir el número de episodios de angina por semana. (Recomendación fuerte a favor, certeza moderada de la evidencia)
Recomendación 2:
En pacientes adultos con angina estable que no controlen síntomas de su angina estable con un betabloqueador adicionar un bloqueador de canales de calcio para disminuir el número de episodios de angina por semana. *
* Cuando se combine un betabloqueador con un bloqueador de canales de calcio use un dihidropiridínico (ejemplo: nifedipino o amlodipino). (Recomendación fuerte a favor, certeza moderada de la evidencia)
BPC 1:
Decida qué medicamento utilizar basado en las comorbilidades, contraindicaciones, preferencias del paciente y costos.
BPC 2:
Si el paciente no tolera el betabloqueador o el bloqueador de canales de calcio, considere cambiar a la otra opción (bloqueador de canales de calcio o betabloqueador*)
BPC 3:
En paciente adultos con angina estable que no toleren los beta bloqueadores ni bloqueadores de canales de calcio ofrecer nitratos de acción prolongada.
BPC 4:
No ofrezca rutinariamente medicamentos antianginosos diferentes a beta bloqueadores (BB) o bloqueadores de canales de calcio (BCC) como tratamiento de primera línea para angina estable.
BPC 5:
No ofrezca un tercer medicamento antianginoso a pacientes cuya angina estable está controlada con dos medicamentos antianginosos.
BPC 6:
Si los síntomas del paciente no son satisfactoriamente controlados con dos medicamentos antianginosos, considerar revascularización.
BPC 7:
Si el paciente está esperando revascularización o la revascularización no es considerada apropiada o no es aceptada por el paciente considere añadir un tercer medicamento antianginoso (nitrato de acción prolongada).
BPC 8:
Revise la respuesta al tratamiento, incluyendo cualquier efecto secundario, 2 a 4 semanas luego de empezar o cambiar el tratamiento farmacológico.
BPC 9:
Titule la dosis de acuerdo con los síntomas del paciente hasta la máxima dosis tolerable.
BPC 10:
No administrar dihidropiridinas (nifedipino y amlodipino) de acción corta en pacientes con enfermedad arterial coronaria y episodios anginosos.
5. AAS o clopidogrel
Descargar PDF con el desarrollo de la pregunta.
Recomendación 1:
En pacientes con angina estable, se recomienda usar ácido acetil salicílico 75-100 mg diariamente, teniendo en cuenta el riesgo de sangrado y comorbilidades, para disminuir el riesgo de infarto no fatal. (Recomendación fuerte a favor, certeza moderada de la evidencia)
BCP 1:
En pacientes con angina estable que no toleren el ácido salicílico, prescribir clopidogrel 75mg diario.
6. Inhibidores ECA o ARA-II
Descargar PDF con el desarrollo de la pregunta.
Recomendación 1:
En pacientes con angina estable diabéticos e hipertensos recomendamos un inhibidor de la enzima convertidora de angiotensina (ECA) para para reducir la morbimortalidad de la enfermedad. (Recomendación fuerte a favor, certeza moderada de la evidencia)
BPC 1:
En pacientes no hipertensos, ni diabéticos considerar el uso de IECAS según los niveles de presión arterial.
BPC 2:
Considerar estatinas en pacientes con angina estable independientemente de las cifras de cLDL. Los objetivos del tratamiento son LDL < 1,8 mmol/l (< 70 mg/dl) o una reducción del cLDL > 50% cuando no se pueda alcanzar los objetivos.
BPC 3:
Solicite pruebas funcionales o anatómicas para la estratificación del riesgo (bajo, riesgo o alto) de muerte o infarto de miocardio en pacientes con angina estable y síntomas controlados (tabla N° 9).
BPC 4:
En pacientes con angina estable estratificados como alto riesgo indicar revascularización, considerando los riesgos y beneficios de cada intervención.
7. Técnicas de revascularización
Descargar PDF con el desarrollo de la pregunta.
Recomendación 1:
En pacientes con enfermedad multivaso con score SYNTAX moderado a severo recomendamos CBA. (Recomendación fuerte a favor, certeza alta de la evidencia)
Recomendación 2:
En pacientes con enfermedad multivaso que incluye tronco coronario izquierdo, con score SYNTAX leve a moderado, recomendamos IPC o CBA. (Recomendación fuerte a favor, certeza alta de la evidencia)
Recomendación 3:
En pacientes con enfermedad multivaso diabéticos recomendamos CBA. (Recomendación fuerte a favor, certeza alta de la evidencia)
Recomendación 4:
En pacientes con enfermedad multivaso mayores a 65 años recomendamos CBA. (Recomendación fuerte a favor, certeza moderada de la evidencia)
Recomendación 5:
En pacientes adultos con angina estable, se recomienda usar un betabloqueador o un bloqueador de canales de calcio para disminuir el número de episodios de angina por semana. (Recomendación fuerte a favor, certeza alta de la evidencia)
Recomendación 6:
En pacientes con enfermedad multivaso, con score SYNTAX moderado a severo, recomendamos CBA. (Recomendación fuerte a favor, certeza alta de la evidencia)
Recomendación 7:
En pacientes con enfermedad multivaso que incluye tronco coronario izquierdo, con score SYNTAX leve a moderado, recomendamos IPC o CBA. (Recomendación fuerte a favor, certeza alta de la evidencia)
Recomendación 8:
En pacientes con enfermedad multivaso que incluye tronco coronario izquierdo, con score SYNTAX severo, recomendamos CBA. (Recomendación fuerte a favor, certeza alta de la evidencia)
Recomendación 9:
En pacientes con enfermedad arterial descendente anterior proximal sugerimos IPC o CBA, siendo la tasa de revascularización repetida mayor con IPC. (Recomendación condicional a favor, certeza muy baja de la evidencia)
Recomendación 10:
En pacientes con enfermedad de tronco coronario izquierda recomendamos IPC o CBA, según su complejidad. (Recomendación fuerte a favor, certeza moderada de la evidencia)
BCP 1:
Discutir los riesgos y beneficios de la técnica de revascularización seleccionada con el equipo multidisciplinario (un cirujano cardiovascular, un cardiólogo intervencionista y un cardiólogo clínico) en:
- Paciente en quienes exista la duda del mejor método de revascularización por condición clínica: diabetes mellitus tipo 2, comorbilidades, edad
Pacientes con enfermedad coronaria compleja: tronco de coronaria izquierda y enfermedad multivaso
BCP 2:
En la elección del procedimiento considere la mayor duración de la revascularización quirúrgica frente a la revascularización percutánea en pacientes con enfermedad multivaso cuyos síntomas no son adecuadamente controlados con tratamiento médico y quienes:
- Tengan Diabetes Mellitus.
- Sea mayores a 65 años.
- Tengan una anatomía compleja o enfermedad de tres vasos con o sin compromiso de la coronaria izquierda.
BCP 3:
Utilizar el score SYNTAX para estratificar la complejidad angiográfica de las estenosis coronarias significativas en pacientes con enfermedad multivaso.
Referencias bibliográficas
- Seguridad Social. EsSalud. Estudio de la Carga de enfermedad en la población asegurada a Lima, Perú: MINSA; 2014.
- National Institute for Health and Care Excellence (NICE).Chest Pain. NICE 2016
- Brouwers MC, Kho ME, Browman GP, Burgers JS, Cluzeau F, Feder G, et al. AGREE II: advancing guideline development, reporting and evaluation in health care. Canadian Medical Association Journal. 2010;182(18):E839-E42.
- Ministerio de Salud. Documento técnico: Metodología para la de documento técnico elaboración guías de práctica clínica. Lima, Perú: MINSA; 2015.
- Shea BJ, Reeves BC, Wells G, Thuku M, Hamel C, Moran J, et al. AMSTAR 2: a critical appraisal tool for systematic reviews that include randomised or non-randomised studies of healthcare interventions, or both. Bmj. 2017;358:j4008.
- Higgins JP, Altman DG, Gøtzsche PC, Jüni P, Moher D, Oxman AD, et al. The Cochrane Collaboration’s tool for assessing risk of bias in randomised trials. Bmj. 2011;343:d5928.
- Wells G, Shea B, O’connell D, Peterson J, Welch V, Losos M, et al. The NewcastleOttawa Scale (NOS) for assessing the quality of nonrandomised studies in metaanalyses. Ottawa (ON): Ottawa Hospital Research Institute; 2009. Available in 2016.
- Whiting PF, Rutjes AW, Westwood ME, Mallett S, Deeks JJ, Reitsma JB, et al. QUADAS2: a revised tool for the quality assessment of diagnostic accuracy studies. Annals of internal medicine. 2011;155(8):529-36.
- Andrews JC, Schünemann HJ, Oxman AD, Pottie K, Meerpohl JJ, Coello PA, et al. GRADE guidelines: 15. Going from evidence to recommendation—determinants of a recommendation’s direction and strength. Journal of clinical epidemiology. 2013;66(7):726-35.
- Andrews J, Guyatt G, Oxman AD, Alderson P, Dahm P, Falck-Ytter Y, et al. GRADE guidelines: 14. Going from evidence to recommendations: the significance and presentation of recommendations. Journal of clinical epidemiology. 2013;66(7):719- 25.
- Valgimigli M, Biscaglia S. Stable angina pectoris. Curr Atheroscler Rep. 2014;16(7):422.
- National Institute for Health and Care Excellence (NICE). Stable angina. NICE 2011-2016 Nov:CG172 PDF.
- Pier C, Shandley KA, Fisher JL, et al. Identifying the health and mental health information needs of people with coronary heart disease, with and without depression. Med J Aust 2008 Jun 16;188:S142-S144.
- Weetch RM. Patient satisfaction with information received after a diagnosis of angina. Prof Nurse 2003 Nov;19:150-3.
- McGillion M, Watt-Watson JH, Kim J, et al. Learning by heart: a focused group study to determine the self-management learning needs of chronic stable angina patients. Can J Cardiovasc Nurs 2004;14:12-22.
- Karlik BA, Yarcheski A, Braun J, et al. Learning needs of patients with angina: an extension study. J Cardiovasc Nurs 1990 Feb;4:70-82.
- Kattus AA, Alvaro AB, Zohman LR, Coulson AH. Comparison of placebo, nitroglycerin, and isosorbide dinitrate for effectiveness of angina and duration of action. Chest 1979. 75(1): 17-23.
- Wilbert S, Aronow and Chesluk. Sublingual Isosorbide Dintrate Therapy versus sublingual placebo in angina pectoris. Circulation. 1970; 26: 869-874
- AHFS Drug Information 2017. McEvoy GK, ed. Propranolol. Bethesda, MD: American Society of Health-System Pharmacists; 2017:.
- Murdoch D, Heel RC. Amlodipine: a review of its pharmacodynamic and pharmacokinetic properties, and therapeutic use in cardiovascular disease. Drugs. 1991; 41:478-505.
- AHFS drug information 2017. McEvoy GK, ed. Nitrates and Nitrites General Statement. Bethesda, MD: American Society of Health-System Pharmacists; 2017.
- Shu F, Dong BR, Lin XF, Wu TX, Liu GJ. Long-term beta blockers for stable angina: systematic review and metaanalysis. Eur J Prev Cardiol. 2012; 19(3): 330-41.
- Turgeon RD, Pearson GJ, Graham MM. Pharmacologic treatment of patients with myocardial ischemia with no obstructive coronary artery disease. Am J Cardiol 2018; 121(7): 888-895.
- Belsey J, Savelieva I, Mugelli A, Camm AJ. Relative efficacy of antianginal drugs used as add-on therapy in patients with stable angina: a systematic review and metanalysis. Eur J Prev. 2015; 22(7): 837-48.
- Morse JR, Nesto RW. Double-blind crossover comparison of the antianginal effects of nifedipine and isosorbide dinitrate in patients with exertional angina receiving propranolol. J Am Coll Cardiol 1985 Dec;6:1395-401
- Eikelboom JW, Hirsh J, Spencer FA et al. Antiplatelet drugs: Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest. 2012; 141(2 Suppl):e89S-119S
- Lewis HD Jr, Davis JW, Archibald DG et al. Protective effects of aspirin against acute myocardial infarction and death in men with unstable angina. Results of a Veterans Administration Cooperative Study. N Engl J Med. 1983; 309:396-403
- Snow V, Barry P, Fihn SD et al. Primary care management of chronic stable angina and asymptomatic suspected or known coronary artery disease: a clinical practice guideline from the American College of Physicians/American College of Cardiology Chronic Stable Angina Panel. Ann Intern Med. 2004; 141:562-567
- National Institute for Health and Care Excellence (NICE). Secondary prevention in primary and secondary care for patients following a myocardial infarction. NICE 2013 Nov:CG172 PDF, summary can be found in BMJ 2013 Nov 13;347:f6544
- Bangalore S. Fakheri R, Wandel S, Toklu B, Wandel J. Messerli FH. Renin angiotensin system inhibitors for patients with stablecoronary artery disease without heart failure: systematic review and meta-analysis of randomized trials. BMJ. 2017; 19: 356-364.
- Teik Ong HT, Ong LM, Ho JJ. Angiotensin-Converting Enzyme Inhibitors (ACEIs) and Angiotensin-Receptor Blockers (ARBs) in Patients at High Risk of Cardiovascular Events: A Meta-Analysis of 10 Randomised Placebo-Controlled Trials. ISRN Cardiol . 2013;
- Kinnaird T, Kwok C, Narain A, Butler R, Ossei-Gerning N, Ludman P, Moat N and cols. Meta-analysis of percutaneous coronary intervention with drug-eluting stent versus coronary artery bypass grafting for isolated proximal left anterior descending coronary disease. Am J cardiol. 2016;
- Blazek S, Rossbach C, Borger MA, Fuernau G, Desch S, Eitel I, et al. Comparison of sirolimus-eluting stenting with minimally invasive bypass surgery for stenosis of the left anterior descending coronary artery: 7-year follow-up of a randomized trial. JACC Cardiovasc Interv. 2015;8(1 Pt A):30-8.
- Sharma SP, Dahal K, Khatra J, Rosenfeld A, Lee J. Percutaneous coronary intervention vs coronary artery bypass grafting for left main coronary artery disease? A systematic review and meta-analysis of randomized controlled trials. Cardiovasc Ther. 2017;35(3)
- Testa L, Latib A, Bollati M, Antonio Montone R, Colombo A, Crea F, et al. Unprotected left main revascularization: Percutaneous coronary intervention versus coronary artery bypass. An updated systematic review and meta-analysis of randomised controlled trials. PLoS One. 2017;12(6):e0179060.
- Bundhun PK, Wu ZJ, Chen MH. Coronary artery bypass surgery compared with percutaneous coronary interventions in patients with insulin-treated type 2 diabetes mellitus: a systematic review and meta-analysis of 6 randomized controlled trials. Cardiovasc Diabetol. 2016;15:2.
- Chang M, Ahn JM, Lee CW, Cavalcante R, Sotomi Y, Onuma Y, et al. Long-Term Mortality After Coronary Revascularization in Nondiabetic Patients With Multivessel Disease. J Am Coll Cardiol. 2016;68(1):29-36.
- Mohr FW, Morice MC, Kappetein AP, Feldman TE, Stahle E, Colombo A, et al. Coronary artery bypass graft surgery versus percutaneous coronary intervention in patients with three-vessel disease and left main coronary disease: 5-year follow-up of the randomised, clinical SYNTAX trial. Lancet. 2013;381(9867):629-38
Si tienes comentarios sobre el contenido de las guías de práctica clínica, puedes comunicarte con IETSI-EsSalud enviando un correo: gpcdireccion.ietsi@essalud.gob.pe

SUGERENCIAS
Si has encontrado un error en esta página web o tienes alguna sugerencia para su mejora, puedes comunicarte con EviSalud enviando un correo a evisalud@gmail.com


